
Department of Orthopedic Surgery
整形外科
- TOP
整形外科
整形外科について
整形外科では、主に骨、軟骨、靭帯、神経などの運動器の疾患や外傷の治療を行います。脊椎、脊髄、骨盤、上肢、下肢など広範囲に及ぶ疾患に対して、早期回復や機能障害を最小限とすることを目標として、手術や保存療法等の治療を実施。対象疾患は骨折、スポーツ外傷、腱損傷、脊柱管狭窄症、脊柱靭帯骨化症、脊柱変形、脊椎外傷、変形性関節症や肩腱板断裂など多岐にわたり、当院に在籍する14名の整形外科医師が診療にあたります。特に高度な医療を提供するため、脊椎疾患では2名、上肢・手の疾患では4名、下肢関節疾患では2名、外傷では1名の専門医が診療を担当。それぞれの患者さんの症状に応じた適切な治療を実施いたします。
治療について
当科の役割は、詳しい検査を行なって診断および治療方針を決定し、必要な患者さんには手術を行うことと考えています。他の医療機関で治療を続けていて、症状の改善がない場合でも、より良い治療法について検討させていただきます。なお、紹介状をお持ちの場合は、お電話で専門分野の医師の予約が可能です。
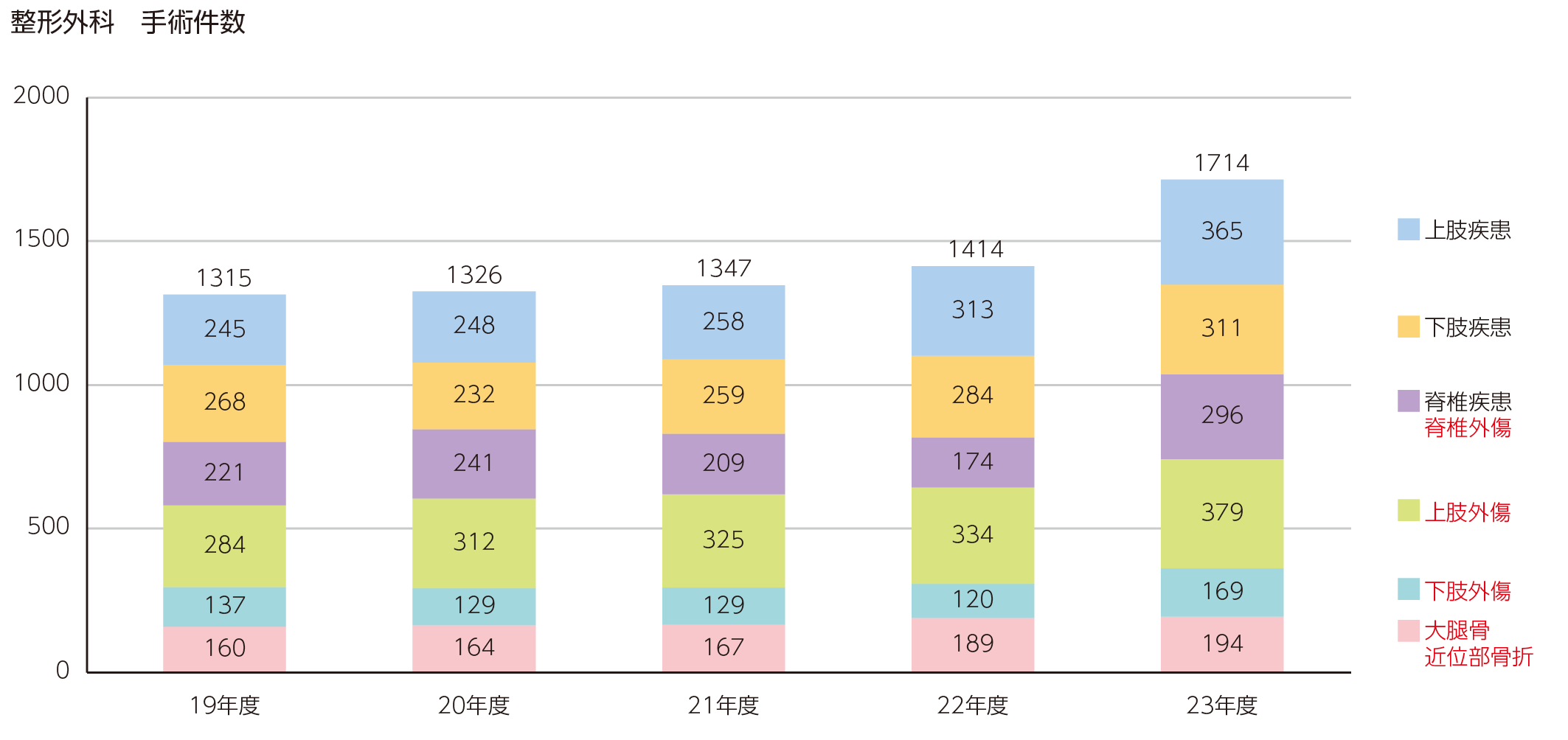
当科では、週に3回カンファレンスを行い適切な治療方針について検討し、合併疾患に対しては院内の各診療科と密接に連携の上、治療を行います。術後は当科で定期的に診察しますが、急性期医療が終了し、症状が落ち着いた患者さんには地域の医療機関 (かかりつけ医やリハビリ関連病院)での療養をお願いしています。なお、手術実績は2023年度で1,714件です。
医師紹介
副院長/整形外科部長/手外科・上肢外傷整形外科部長
若林 良明(わかばやし よしあき)
専門分野
- 手外科の疾患・外傷
- 手・上肢のスポーツ外傷・障害
- 上肢外傷
経歴
- 出身大学:東京科学大学
- 医師免許取得年:1992年
- 専門医・認定医・指導医(資格):
- 日本専門医機構認定整形外科専門医
- 日本手外科学会手外科専門医・指導医
- 日本スポーツ協会公認スポーツドクター
- 日本整形外科学会スポーツ医
- 日本整形外科学会運動器リハビリテーション医
- 日本整形外科学会脊椎脊髄病医
- 日本バレーボール協会 ハイパフォーマンスサポート委員会メディカルユニット
- NECレッドロケッツ川崎 チームドクター
- 東京科学大学医学部臨床教授

院長
大川 淳(おおかわ あつし)
専門分野
- 整形・脊椎外科
経歴
- 出身大学:東京科学大学
- 医師免許取得年:1982年
- 専門医・認定医・指導医(資格):
- 日本専門医機構認定整形外科専門医
- 日本脊椎脊髄病学会脊椎脊髄外科名誉指導医
- がん診療に携わる医師に対する緩和ケア研修修了
- 東京科学大学名誉教授

整形・関節外科部長
浅野 浩司(あさの ひろし)
専門分野
- 膝 スポーツ外傷
- 関節鏡視下手術
- 人工膝関節置換術
- 人工股関節置換術
経歴
- 出身大学:東京科学大学
- 医師免許取得年:1993年
- 専門医・認定医・指導医(資格):
- 日本専門医機構認定整形外科専門医
- 日本整形外科学会スポーツ医
- ICD制度協議会インフェクションコントロールドクター(ICD)
- がん診療に携わる医師に対する緩和ケア研修修了

整形・脊椎外科部長
鳥越 一郎(とりごえ いちろう)
専門分野
- 脊椎脊髄の疾患・外傷
- 低侵襲脊椎手術
- 脊柱変形手術
経歴
- 出身大学:香川医科大学
- 医師免許取得年:1999年
- 専門医・認定医・指導医(資格):
- 日本専門医機構認定整形外科専門医
- 日本脊椎脊髄病学会脊椎脊髄外科専門医・指導医

整形外科副部長
田野 敦寛(たの あつひろ)
専門分野
- 整形外科
- 外傷
経歴
- 出身大学:山梨大学
- 医師免許取得年:2006年
- 専門医・認定医・指導医(資格):
- 日本専門医機構認定整形外科専門医
- がん診療に携わる医師に対する緩和ケア研修修了

手外科・上肢外傷整形外科副部長
佐々木 研(ささき けん)
専門分野
- 整形外科
- 肩関節
- 上肢
- 手外科
経歴
- 出身大学:岡山大学
- 医師免許取得年:2006年
- 専門医・認定医・指導医(資格):
- 日本専門医機構認定整形外科専門医

整形・関節外科医長
堀内 聖剛(ほりうち きよたか)
専門分野
- 肘・スポーツ
経歴
- 出身大学:岐阜大学
- 医師免許取得年:2012年
- 専門医・認定医・指導医(資格):
- 日本専門医機構認定整形外科専門医
- 日本整形外科学会スポーツ医
- 日本整形外科学会運動器リハビリテーション医
- がん診療に携わる医師に対する緩和ケア研修修了

整形・脊椎外科医長
田中 寛来(たなか ともゆき)
専門分野
- 整形外科一般
経歴
- 出身大学:山形大学
- 医師免許取得年:2013年
- 専門医・認定医・指導医(資格):
- 日本専門医機構認定整形外科専門医
- 日本整形外科学会脊椎脊髄病医
- がん診療に携わる医師に対する緩和ケア研修修了

手外科・上肢外傷整形外科医長
田中 雄太(たなか ゆうた)
専門分野
- 整形外科
- 上肢外科
経歴
- 出身大学:東京科学大学
- 専門医・認定医・指導医(資格):
- 日本専門医機構認定整形外科専門医

医師
髙嶋 吉朗(たかしま よしあき)
医師
関原 侑太郎(せきはら ゆうたろう)
医師
八代 大智(やしろ だいち)
医師
鳴田 桃(なるた もも)
医師
鬼頭 知之(きとう ともゆき)
外来担当医表・休診表
| 診療科 | 月 | 火 | 水 | 木 | 金 | 備考 | ||
|---|---|---|---|---|---|---|---|---|
| 整形外科 | 午前 | 新患(予約推奨) | 浅野 浩司(膝・下肢) 佐々木 研(手・指・上肢) 関原 侑太郎(整形一般) |
鳥越 一郎(脊椎) 高嶋 吉朗(整形一般) 鳴田 桃(整形一般) |
田野 敦寛(外傷整形) 鬼頭 知之(整形一般) 八代 大智(整形一般) |
休診(手術日) ※急患のみ |
田中 寛来(腰・脊椎) 堀内 聖剛(膝・下肢) 田中 雄太(手・指・上肢) |
– |
| 予約・再診 | 鳥越 一郎(脊椎) | 田中 雄太(手・指・上肢) | 堀内 聖剛(膝・下肢) | ●大川 淳(脊椎・骨粗鬆症) 青木山 陽香(整形一般) ★谷山 崇(脊椎) |
浅野 浩司(膝・下肢) 鳥越 一郎(脊椎) |
●予約新患 (毎週ではありません) ★月2回 |
||
| 午後 | 予約・再診 | 高嶋 吉朗(整形一般) | ●若林 良明(手・指・上肢) 鬼頭 知之(整形一般) 田中 寛来(腰・脊椎) |
浅野 浩司(下肢・膝) 佐々木 研(手・指・上肢) 鳴田 桃(整形一般) |
若林 良明(手・指・上肢) 八代 大智(整形一般) |
田野 敦寛(外傷整形) 関原 侑太郎(整形一般) |
●紹介患者のみ |
診療科
整形外科
午前
月
新患(予約推奨)
浅野 浩司(膝・下肢)
佐々木 研(手・指・上肢)
関原 侑太郎(整形一般)
予約・再診
鳥越 一郎(脊椎)
火
新患(予約推奨)
鳥越 一郎(脊椎)
高嶋 吉朗(整形一般)
鳴田 桃(整形一般)
予約・再診
田中 雄太(手・指・上肢)
水
新患(予約推奨)
田野 敦寛(外傷整形)
鬼頭 知之(整形一般)
八代 大智(整形一般)
予約・再診
堀内 聖剛(膝・下肢)
木
新患(予約推奨)
休診(手術日)
※急患のみ
予約・再診
●大川 淳(脊椎・骨粗鬆症)
青木山 陽香(整形一般)
★谷山 崇(脊椎)
金
新患(予約推奨)
田中 寛来(腰・脊椎)
堀内 聖剛(膝・下肢)
田中 雄太(手・指・上肢)
予約・再診
浅野 浩司(膝・下肢)
鳥越 一郎(脊椎)
備考
新患(予約推奨)
–
予約・再診
●予約新患
(毎週ではありません)
★月2回
午後
月
予約・再診
高嶋 吉朗(整形一般)
火
予約・再診
●若林 良明(手・指・上肢)
鬼頭 知之(整形一般)
田中 寛来(腰・脊椎)
水
予約・再診
浅野 浩司(下肢・膝)
佐々木 研(手・指・上肢)
鳴田 桃(整形一般)
木
予約・再診
若林 良明(手・指・上肢)
八代 大智(整形一般)
金
予約・再診
田野 敦寛(外傷整形)
関原 侑太郎(整形一般)
備考
予約・再診
●紹介患者のみ
整形外科
7月11日(金)浅野休診
8月22日(金)鳥越休診
8月25日(月)鳥越休診
9月26日(木)鳥越休診
診療実績
整形外科 手術実績
病気を知る
頚椎疾患(頚椎症性脊髄症・神経根症、頚椎後縦靭帯骨化症、頚椎椎間板ヘルニアなど)
首の病気によって、手や足がしびれて動かしにくくなることがあります。こうした症状が出た場合、神経が圧迫されている部分を手術により早めに取り除くことが、症状の良好な回復に重要です。ただ、首の手術に対しては不安を感じる方も多いと思います。そのため、私たちは慎重かつ丁寧な手術を行うとともに、神経を守るモニタリングやナビゲーションシステムを使い、安全で合併症の少ない手術を心掛けています。
腰椎疾患(腰椎椎間板ヘルニア、腰部脊柱管狭窄症、腰椎変性・分離すべり症など)
腰の病気によって、足の痛みやしびれ・麻痺が続く場合も、手術で早期に神経の圧迫を取り除くことが症状の良好な回復に重要です。手術は、内視鏡や顕微鏡を使用した体に負担の少ない方法を採用しております。また、腰が不安定で固定が必要な場合は、経皮的スクリューと呼ばれる方法で、低侵襲に固定術を行っています。腰椎椎間板ヘルニアに対しては、椎間板内に酵素を注入する治療法もあり、日帰りで受けられることが特徴です。
骨粗鬆症性胸腰椎椎体骨折
軽い転倒で起こるいわゆる「圧迫骨折」は、以前はコルセットを装着して様子を見ることが一般的でしたが、痛みが長引いたり、背中が曲がってしまうことが問題となっていました。当院では、早期に痛みを和らげ、背中が曲がるのを防ぐため、積極的に手術を受けられることをおすすめしています。早い段階であれば、負担の少ない経皮的椎体形成術という手術で対応が可能です。これは、皮膚に5mmの小さな切開を2か所おいて、セメントを注入する方法で行います。
その他の脊椎疾患・外傷
がんの転移による脊椎腫瘍、細菌感染による脊椎炎、脊柱変形、脊椎外傷(頚髄損傷、脱臼骨折)などにも対応可能です。背骨の病気・けがで悩まれている方は、当院脊椎専門外来まで一度ご相談ください。
肩腱板断裂
加齢変性や外傷によって断裂した腱板を関節鏡視下に修復・縫合する手術を行っています。断裂サイズが大きい場合には筋膜移植による上方関節包再建術、関節が変形してしまっている場合には、リバース型人工肩関節置換術も行っています。
母指変形性CM関節症
おや指の付け根の関節の加齢変性によって痛みや亜脱臼が起きる疾患です。患者さんの状態、要望に応じて装具療法、骨切り術・関節固定術・関節形成術などの手術療法を使い分けて治療しています。
手関節TFCC(三角線維軟骨複合体)損傷
外傷やスポーツなどによるオーバーユース(使いすぎ)、加齢変性などが原因でTFCCが損傷すると、手くびの小指側の痛みや手関節の不安定感を生じます。患者さんの状態、要望に応じて装具療法、尺骨骨切り術、靱帯切除術・縫合術・再建術などの手術療法を使い分けて治療しています。
手指拘縮
怪我などがきっかけで指の関節の動きが悪くなってしまった指関節拘縮に対して、装具治療、リハビリ治療、関節の動きをよくする授動術などを行っています。
骨粗鬆症
当科では骨折に対する診療をきっかけに骨粗鬆症が見つかることがあり、骨折の受傷の仕方や、骨密度低下の程度に応じて骨粗鬆症治療の導入を行っています。骨折治療がひと段落した段階で、ご自宅近くの地域の診療所・クリニックの先生に引き継いで治療を継続していただいています。
その他
人工膝関節置換術
膝の変形が強く人工関節でしか、痛みをとることが出来ない患者さんに対して人工関節置換術を行っています。当院での手術の特徴は、出来るだけ筋肉を切らない方法で負担を減らすことで早期の回復を目指しています。術後に膝が曲げる角度は、平均120度です。人工膝関節術後のリハビリは辛いといわれていますが、適切な痛み止めを使用して出来るだけ痛みが軽くなるように実施し、手術後2週間での退院を目指しています。当院で手術を行った患者さんは基本的に当院の外来で継続してリハビリを行わせていただきます。痛みの強い患者さんには出来るだけ早期に手術を行うように対応しています。
前十字靭帯再建術
スポーツなどで膝を捻り靭帯を損傷した患者さんに対して行います。靭帯が断裂したままスポーツを続けると、膝崩れを起こし、半月板や軟骨を損傷することがあります。靭帯縫合術や人工靭帯では再断裂の危険が高いため、自家腱(半腱様筋腱)を用いた再建術を内視鏡
半月板手術
内視鏡を用いて半月板の切除や縫合を実施。半月板はクッションの働きをしているため、可能な場合には縫合を行うことで温存するようにしています。入院は数日間です。切除術では術後に制限はありませんが、縫合術では術後に固定や松葉杖などが必要になることがあります。
高位脛骨骨切り術
O脚を矯正することにより膝の痛みを軽減させる手術法です。比較的年齢の若い患者さんに対して行っています。人工関節置換術に較べて、自分の骨を残すことができる、十分な可動域を保つことができるなどの利点があります。入院期間は2週間で、症状が良くなれば軽い運動を行うことも可能です。
肩関節制動術
肩関節を繰り返して脱臼する患者さんが対象となります。内視鏡を用いて修復するので、従来手術に比べて、術後の疼痛も軽く、回復も早いです。
鏡視下肩関節授動術
肩関節の動きが制限されてリハビリで改善が望めないようなケースでは、関節鏡視下に関節包を切離して関節の動きをよくする鏡視下授動術を行っています。
PFC-FD療法
患者さん自身の血液を用いてPFC-FD(Platelet-Derived Factor Concentrate Freeze Dry:血小板由来因子濃縮物凍結乾燥)を作成して行う再生医療です。血小板が傷を修復する際に放出する成長因子などの働きを活用して、自己修復力を活性化させることにより治りにくい組織の修復を促します。最近、話題となっているPRP(Platelet Rich Plasma:多血小板血漿)療法に類似した治療法で、PRP療法は血小板を濃縮したものを注射するのに対して、PFC-FD療法は血小板からの成長因子を濃縮したものを注射します。自分の血液から作成するので免疫反応や感染症のリスク、その他の副作用が少ないことが特徴です。保険適応外のため、自費診療となります。
院内のフロア情報に関しての詳細はこちら















